Approche diagnostique
18% des consultations post-voyage sont dermatologiques (Freedman NEJM 2006). Quatre patterns morphologiques guident le diagnostic à la clinique.
| Morphologie | Diagnostic | Agent(s) | Traitement de 1re ligne |
|---|---|---|---|
Trajet serpentant / linéaire |
CLM (larva migrans cutanée) | Ancylostoma braziliense, A. caninum | Ivermectine 200 µg/kg PO dose unique |
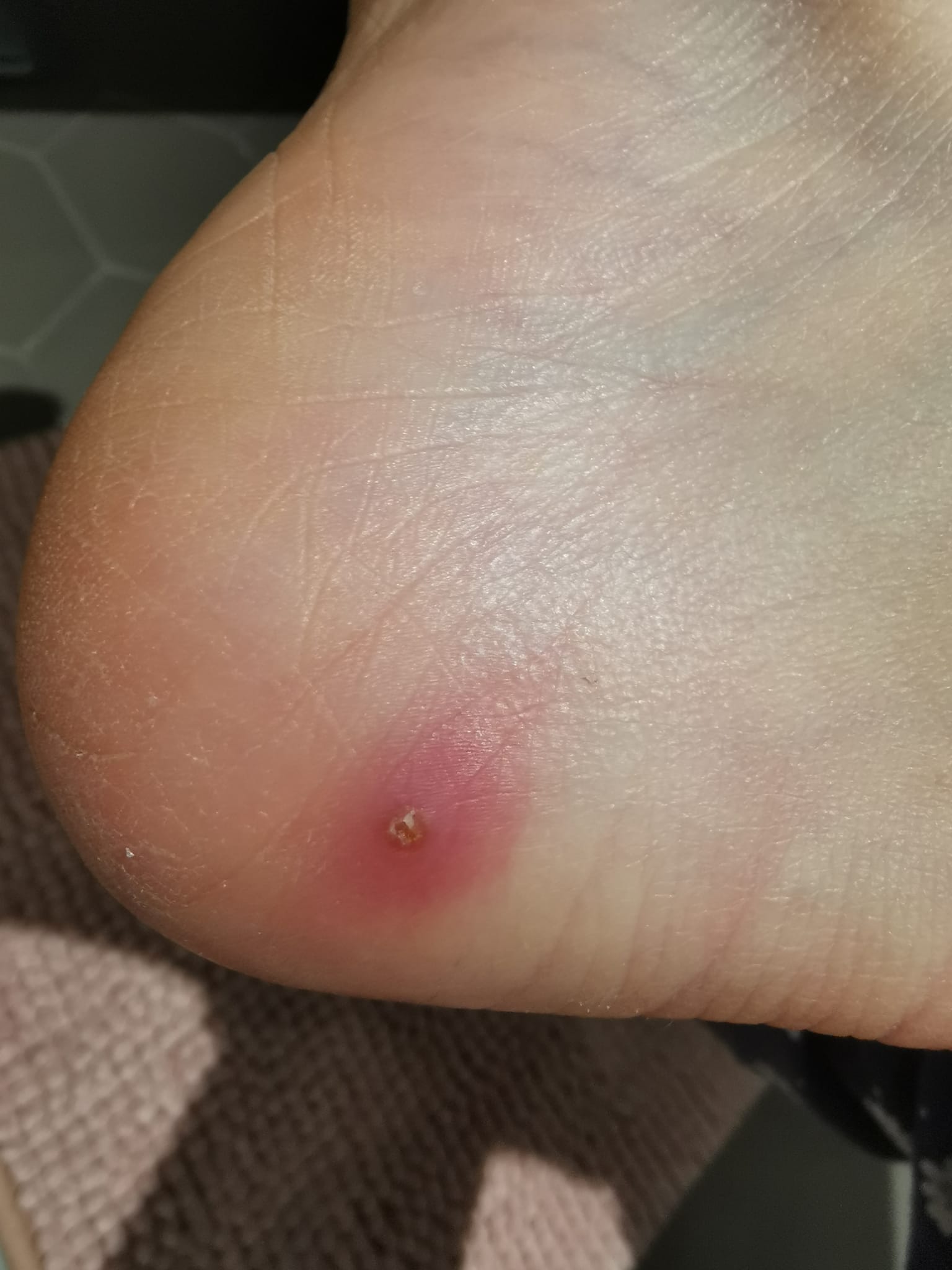
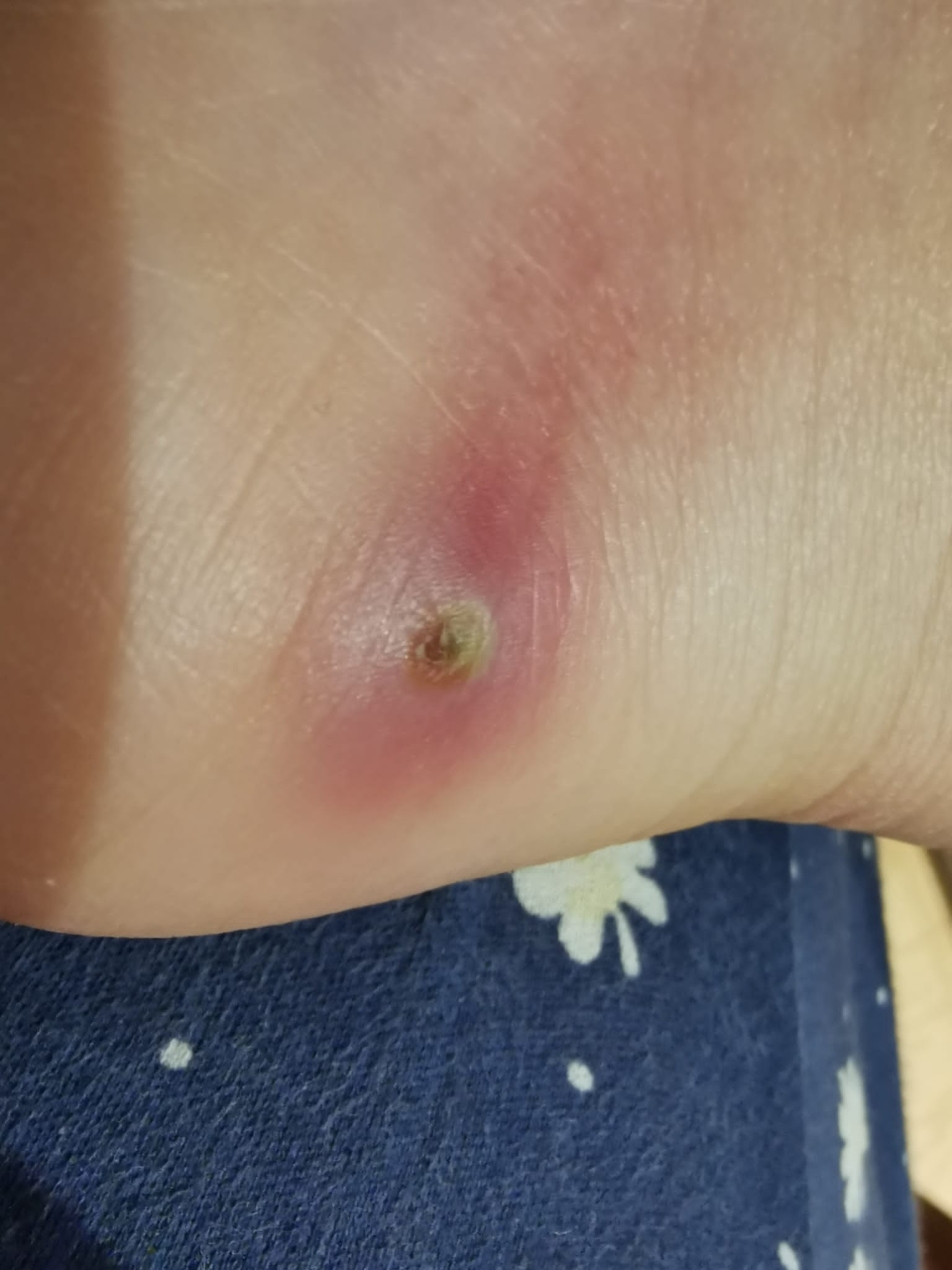
Nodule + punctum central + sensation de mouvement |
Myiase furonculaire | Dermatobia hominis (Amériques), Cordylobia anthropophaga (Afrique) | Occlusion (vaseline) → extraction 24–48h |
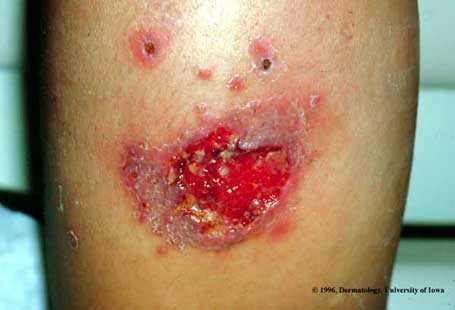
Ulcère indolore + bords surélevés + base propre |
Leishmaniose cutanée | Leishmania spp. | Biopsie + PCR espèce → RÉFÉRER |
Papules prurigineuses diffuses, aggravation nocturne |
Gale / piqûres arthropodes | Sarcoptes scabiei | Perméthrine 5% + ivermectine 200 µg/kg PO (OFSP 2024) |
Macule hypopigmentée anesthésique Rare, délai diagnostique souvent long |
Lèpre de Hansen | Mycobacterium leprae | Référer — maladie rare, délai diagnostique souvent long |
Photos cliniques
Iowa PHIL / CDC — domaine public
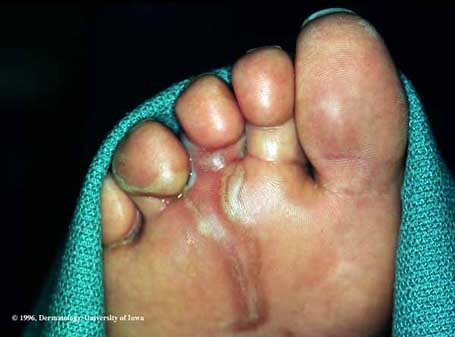
Larva migrans cutanée
Ancylostoma braziliense / A. caninum — larves d'ankylostomes animaux en impasse parasitaire chez l'homme. Localisation : pieds (39%), contact avec plage/sable humide, Caraïbes/Amériques tropicales/Afrique/Asie. Avance de quelques mm/j. Prurit intense. Diagnostic clinique. Délai moyen au diagnostic : 41 jours (Sow 2017).
J1
J4 post-extraction
Dr. Ludovico Cobuccio — CHUV
Myiase furonculaire
Dermatobia hominis (Amériques) / Cordylobia anthropophaga (Afrique, 'Tumbu fly'). Nodule sous-cutané progressif avec punctum central et sensation de mouvement. Ne répond PAS aux antibiotiques (≠ abcès bactérien). Diagnostic clinique.
Iowa PHIL / CDC — domaine public
Leishmaniose cutanée
Leishmania spp. — zones exposées, incubation semaines à mois. Évolution papule → nodule → ulcère indolore, bords surélevés, base propre. Amérique du Sud/Centrale/Afrique/Bassin méditerranéen. Risque mucocutanée (L. braziliensis, L. panamensis) → toujours identifier l'espèce.
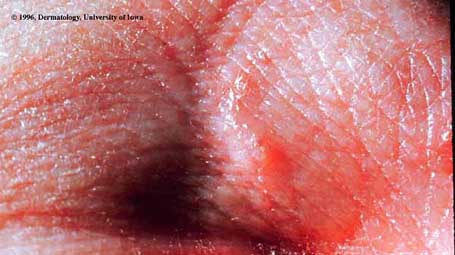
Iowa PHIL / CDC — domaine public
Gale / Arthropodes
Sarcoptes scabiei — papules et tunnels prurigineux, aggravation nocturne nette. Localisations : espaces interdigitaux, poignets, aisselles, plis inguinaux, organes génitaux. Contamination contact direct (voyage partagé, hôtels). Couple → toujours traiter les deux simultanément.
Pathogènes liés
Parasite animal en impasse — pas de cycle complet chez l'homme. Traitement ivermectine uniquement.
Larve de mouche dans le tissu sous-cutané. Extraction mécanique, pas d'ATB.
Acarien microscopique. Ivermectine PO = couteau suisse tropical (CLM, gale, strongyloïdose).
Traitement
Alternative si ivermectine indisponible : albendazole 400 mg 2×/j × 3 jours (Zentel®).
Pas de traitement local efficace. Appliquer un pansement occlusif entre les doses si prurit majeur.
La larve remonte chercher l'air après 24–48h → extraction douce et complète à la pince.
Vérifier l'intégrité de la larve extraite : fragments résiduels → réaction granulomateuse.
Aucun antibiotique systémique sauf surinfection bactérienne secondaire avérée cliniquement.
Options selon espèce : méglumine antimoniate (Glucantime®), miltefosine (Impavido®), amphotéricine B liposomale, thermothérapie locale.
L. braziliensis et L. panamensis : risque de dissémination muqueuse — traitement systémique indispensable.
Cas complexes : référer le patient.
Ivermectine 200 µg/kg PO : compléter par voie orale. Répéter le traitement à J7–10.
Traiter simultanément tous les contacts proches (y compris le/la partenaire).
Laver vêtements et literie à ≥60°C ou mettre en sac hermétique 72h.
Algorithme diagnostique
L'algorithme interactif s'affiche après déploiement sur GitHub Pages (viewer.diagrams.net)
Points clés
FAUX. CLM = diagnostic N°1 cutané du voyageur (9,8% des consultations post-voyage). Aucun champignon ne progresse de mm/j. Délai moyen au diagnostic : 41 jours (Sow 2017).
→ Ivermectine dose unique → >90% guérison.
Ivermectine = couteau suisse tropical : CLM, gale, strongyloïdose.
Subvectin® 3 mg disponible en Suisse (Swissmedic mai 2023).
- Pieds + plage + serpentant = CLM → ivermectine dose unique
- Nodule + punctum + mouvement = myiase → occlusion + extraction, pas d'ATB
- Ulcère indolore + chronique + Amériques = leishmaniose → biopsie PCR espèce + référer
- Mébendazole inefficace (0% guérison — López-Neila 2025)
- Cryothérapie obsolète pour CLM (larve survit >5 min à −21°C)
- Gale = perméthrine 5% + ivermectine PO, J0 + J7–10 (OFSP 2024)